老年肾脏病患者应如何用药,一直是肾内医生困惑的问题。本文对老年肾脏病患者的药物代谢特点,用药问题进行了讨论,并对如何降低药物不良反应风险提供了相关建议。
药代动力学特点
吸收
老年人普遍存在药物吸收能力下降,尤其是CKD老年患者。包括频繁使用质子泵抑制剂,严重低蛋白血症,和胃肠道疾病。
分布
老年人内脏脂肪组织/肌肉质量比例增大,导致亲脂性药物的分布和半衰期增加。此外,老年人肾功能减退,GFR降低可导致水溶性药物消除降低。因此,老年CKD患者推荐减少亲脂性和亲水性药物的用药剂量。低蛋白血症患者(如肾病综合症),进入血液循环的药物与血浆蛋白结合减少,导致游离药物浓度增加,药物分布增加。
代谢
大多数药物主要经肝脏代谢。随着年龄的增加,肝脏血流量和质量减小,代谢能力下降,导致亲脂性药物半衰期增加。老年CKD患者使用经肝脏代谢的药物时应减少初始剂量,逐步增加药量,尤其是GFR≤30 mL/min的患者。
消除
肾脏可调控亲水性药物的消除。30岁以后,GFR的下降速度稳定在0.9-1 mL/min/1.73 m2/年;65岁以后,下降速度增加。混杂因素,如高血压,冠心病,充血性心力衰竭,肾毒性药物,肾脏疾病均可加重GFR下降。GFR下降并不影响水溶性以及非蛋白结合药物的分布。因此,CKD患者GFR下降的患者无需调整该类药物的初始剂量。但是,GFR下降者需调整给药间隔,以保证用药安全以及维持有效的血药浓度。
药效学特点
衰老可影响某些药物的受体亲和力,受体数量以及受体活化引起的细胞反应。老年患者使用某些药物时应全面考虑以上因素,避免严重不良反应。如老年患者心脏储备功能减弱,对血管扩张剂α肾上腺素受体的耐受性较低。ACEI不受年龄影响。衰老通常会增加二氢吡啶类钙通道阻滞剂(CCBs)的药物作用,如牙龈增生和外周性水肿。地高辛肾脏消除减少,可增加老年CKD患者不良反应风险,包括窦房传导阻滞,心动过速和室颤。老年患者中枢神经系统易受影响,应慎用可影响脑功能的药物,如麻醉剂,阿片类药物,抗惊厥药物,精神药物和镇静催眠药。
药物相互作用
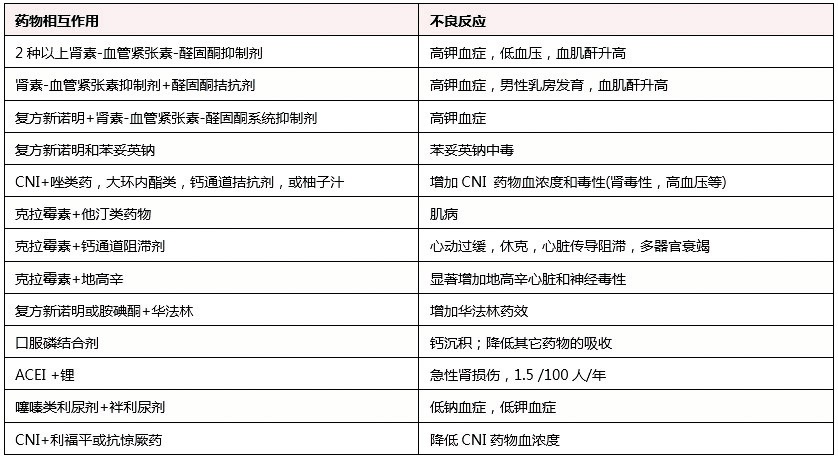
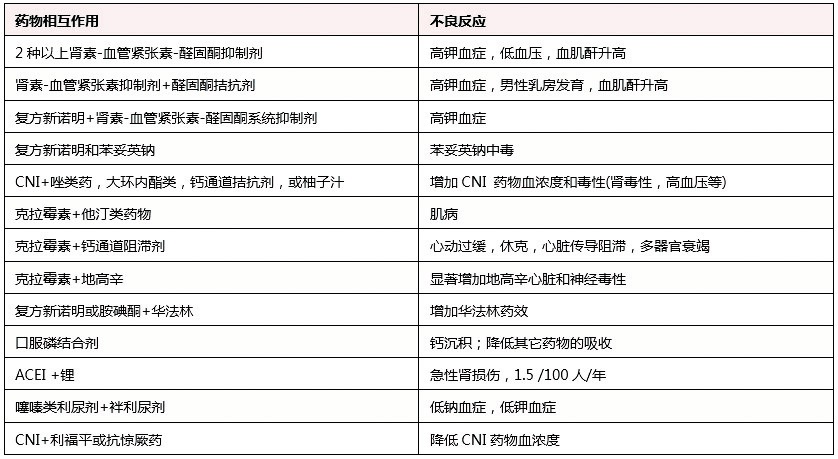
对于临床医生来说,熟记所有药物的相互作用和临床意义近乎不可能,但对于最常见和最危险的药物相互作用临床医师应当熟记,尤其是老年CKD患者最常用的药物。表1显示了老年肾功能不全患者的药物相互作用和不良事件。
老年患者不宜使用的药物
老年患者不宜使用的药物可大体分为3类(某些药物存在交叉)。(1)第1类药物老年患者应避免使用,因可导致危及生命的并发症和其他不良事件。如果必须使用,临床医生应进行密切监测。包括:抗胆碱能药物(抗组胺,止痉药和抗帕金森药),抗血栓药,抗菌药,心血管药(α受体阻滞剂,抗心律失常药,地高辛和螺内酯),中枢神经系统药物(三环类抗抑郁药,抗精神病药,催眠药和苯二氮卓类药),内分泌药,胃肠药和镇痛药。
(2)第2类药物可加重某些疾病和综合征。心脏病:NSAIDs,非二氢吡啶类CCBs,格列酮类降糖药可增加水潴留,加重心衰。抗胆碱能药,α受体阻断剂,β肾上腺素能受体阻断剂,和三环类抗抑郁药可增加心动过缓和体位性低血压的风险。中枢神经系统疾病:抗癫痫药,三环类抗抑郁药和抗精神病药可增加中风风险。胃肠道疾病:非二氢吡啶类钙通道阻滞剂,抗胆碱能药,抗组胺药可加重慢性便秘。阿司匹林可促进胃或十二指肠溃疡。肾脏疾病,这些不良反应将进一步加重,风险进一步增加。
(3)第3类药物老年患者应慎用,包括阿司匹林,抗精神病药,血管扩张剂和达比加群。
老年CKD患者特殊用药问题
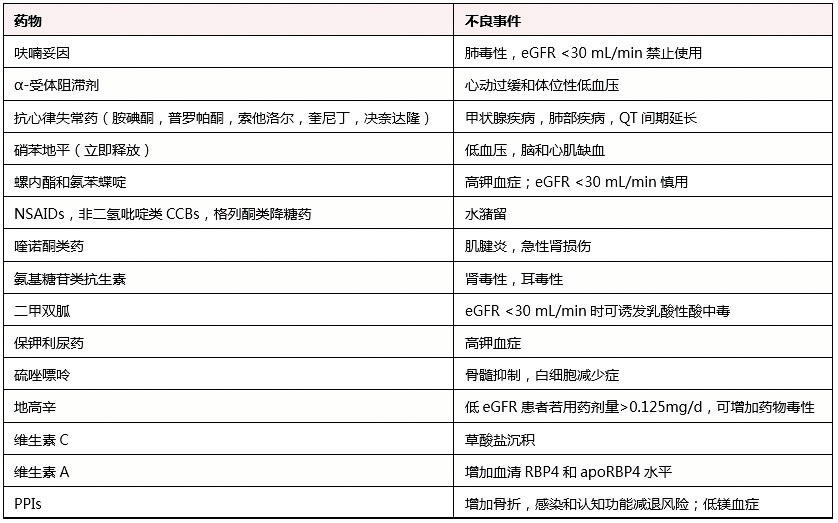
老年CKD患者应极其慎重使用的药物有(表2):
肾素-血管紧张素-醛固酮抑制剂
可增加血钾浓度,降低肾小球滤过率。荟萃分析表明,相比单一用药,ACEI联合ARB可增加高钾血症,高血压,肾衰竭风险。心衰患者使用醛固酮受体拮抗剂可进一步增加血钾和血肌酐,导致男性乳房发育。老年人应谨慎使用该类药物—虽然高血压伴蛋白尿患者使用该类药物可显著获益。
氨基糖苷类抗生素
老年和eGFR下降是公认的氨基糖苷类相关性肾、耳毒性的重要危险因素。临床实践中应密切观察耳毒性症状(听力丧失,眩晕,耳鸣),监测肾功能(至少2次/周)。
糖肽类抗生素
万古霉素可导致严重耳毒性和肾毒性。虽然新型糖肽类抗生素耐受性较好,但也应监测药物血浓度防止不良事件的发生。
喹诺酮类药
喹诺酮类药经由肾脏排出,用药剂量应根据eGFR进行相应调整。老年人使用喹诺酮类药可能会导致无力,震颤,抑郁症。此外,该药还可导致QT间期延长,因此已知QT间期延长,低钾血症和低镁血症的患者应慎用。治疗期间或治疗后患者可出现肌腱炎,肌腱断裂。但该药很少引起急性间质性肾炎或少尿型急性肾损伤。
复方新诺明
可导致皮疹,发热,白细胞减少症,血小板减少症和转氨酶升高。接受ACEI治疗的患者,使用复方新诺明可增加高钾血症相关住院风险。服用苯妥英钠的老年患者,复方新诺明可抑制苯妥英钠肝脏代谢,增加苯妥英钠毒性。
大环内酯类药
克拉霉素和红霉素(不是阿奇霉素)可严重抑制细胞色素P450同工酶3A4,导致CCBs浓度增加。研究报道,老年患者使用该类药物可出现心动过缓,休克,心脏传导阻滞,多器官衰竭。
口服抗凝剂
多数老年CKD患者需要口服抗凝剂治疗。某些药物如复方新诺明和胺碘酮增加华法林抗凝血作用;而利福平,卡马西平,和巴比妥类药物可抑制华法林抗凝血作用。抗血小板药物和NSAIDs不会影响华法林药代动力学,但可增加出血风险。联合使用NSAIDs,口服抗凝剂的老年人消化性溃疡出血风险增加13倍。肾功能不全和年龄是华法林相关性肾病的2个重要危险因素。
钙补充剂
晚期肾衰竭老年患者通常需补钙以防止骨质疏松,纠正高磷血症。该类药物可导致肠梗阻,并且降低其它药物的吸收。长期使用还可引起血管钙化。钙摄入量不应超过1 g/d。
锂
锂可导致急、慢性肾功能衰竭和肾性尿崩症,尤其是老年人。
降糖药
老年CKD患者使用降糖药应滴定使用。随着年龄的增加,磺脲类药低血糖风险增加。第二代磺酰脲类药,格列本脲和格列吡嗪可降低肾脏清除率,与低血糖风险显著增加相关。
糖皮质激素
为降低糖皮质激素不良时间发生率,推荐:
◆使用短效药(强的松)
◆于6-8 am 服用一天的用量,餐中或餐后服用
◆隔日给药
◆减少热量摄入,以防止高脂血症,糖尿病和肥胖
◆低盐饮食,预防高血压及浮肿
◆锻炼,以防止肌病,骨质疏松和肥胖
◆长时间治疗后,糖皮质激素不宜突然停药,而应逐渐减量
总结
现有的关于老年CKD患者用药的研究较为有限,难以提供统一的建议,但可采取以下措施来降低药物不良反应风险:
◆“低初始剂量,缓慢增加药量”,多数药物的初始剂量在正常成人用药剂量的基础上减半
◆限制药物数量,熟悉老年患者适应症和禁忌症
◆简化治疗,尽可能使用最低剂量
◆定期检查血肌酐和eGFR
◆血清肌酐和EGFR应定期检查
◆详细询问患者服用药物(包括非处方药),给药时间
表1
【注意】
* 由于厂商、供应商等原因,少量药品的规格、厂家、价格等可能变更,甚至停产!
由于工作繁忙,处方集可能有遗漏、部分药品说明书可能有错误或未更新,请勿过分依赖!
本页内容仅供专业人员参考,患者请勿擅自用于疾病诊断、治疗等!
♥ 扫描下方二维码,关注公众号后在微信中使用更便捷!